Contrôlez-vous votre CBP?
Télécharger le guide de discussion









.avif)
La Dre Hin Hin Ko est gastroentérologue et professeure clinicienne à la faculté de médecine de l’Université de la Colombie-Britannique et à l’Hôpital St. Paul à Vancouver, en Colombie-Britannique.
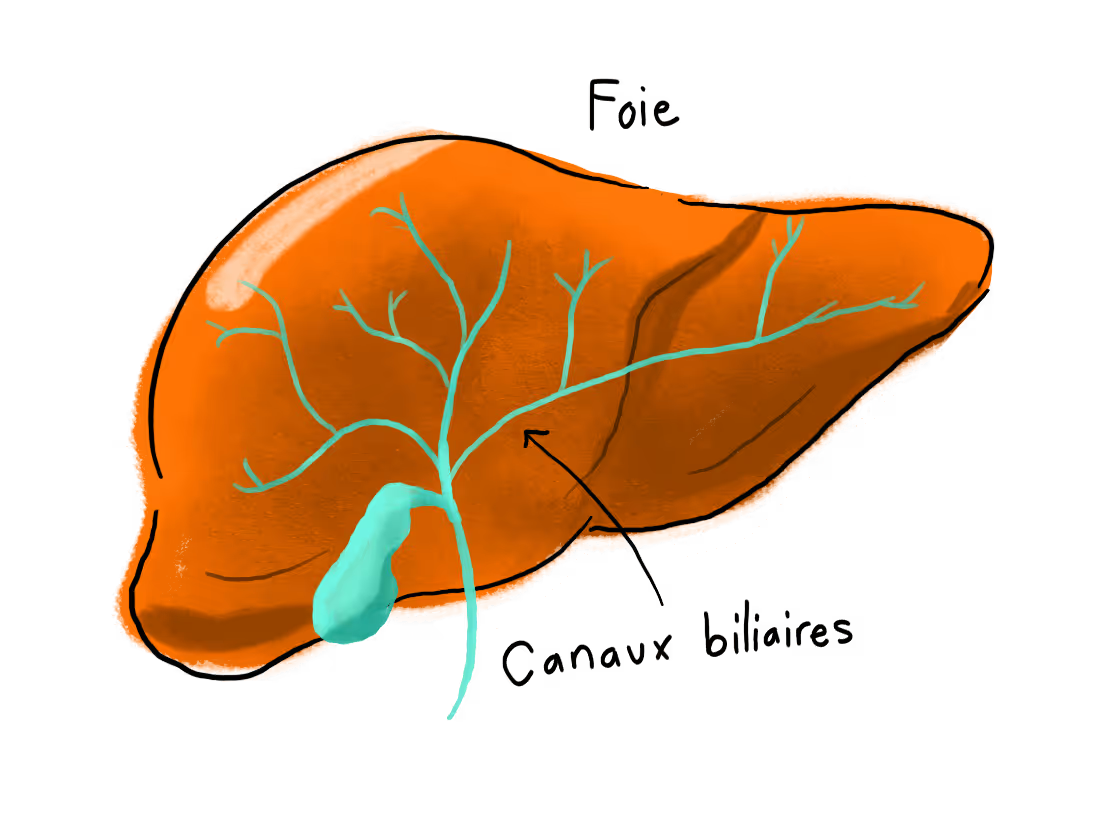
La CBP est une maladie auto-immune dans laquelle le système immunitaire s’attaque par erreur aux canaux biliaires du foie. En raison de l’hyperactivité de leur système immunitaire, les patients atteints de CBP sont plus vulnérables aux autres affections auto-immunes comme la maladie thyroïdienne. Nous faisons donc régulièrement des dépistages et des examens à cet effet.
Les taux de cholestérol élevés sont également fréquents chez les patients atteints de CBP. Fait intéressant : des études révèlent qu’en dépit d’un taux de cholestérol élevé, les patients atteints de CBP ne présentent pas de risque accru de complications comme les crises cardiaques et les AVC.
Les patients atteints de CBP sont toutefois sujets à l’ostéoporose. Je leur recommande donc de passer des examens de densité osseuse de base et des examens pour faire vérifier leur taux de vitamine D. Leur omnipraticien peut généralement commander ces tests, mais s’ils n’en ont pas, une spécialiste comme moi peut aussi le faire.
Non, il ne semble pas y avoir de corrélation directe entre les symptômes de la CBP (fatigue, prurit) et la gravité des atteintes hépatiques. C’est une bonne nouvelle, car en cas de fatigue et de démangeaisons, si le bilan sanguin semble correct, c’est signe que la CBP est maîtrisée. De surcroît, certains patients atteints d’une maladie hépatique grave ne présentent aucun symptôme.
Que révèlent les résultats de mes analyses sanguines en ce qui concerne la CBP? Y a-t-il d’autres tests à effectuer quand on souffre de CBP?
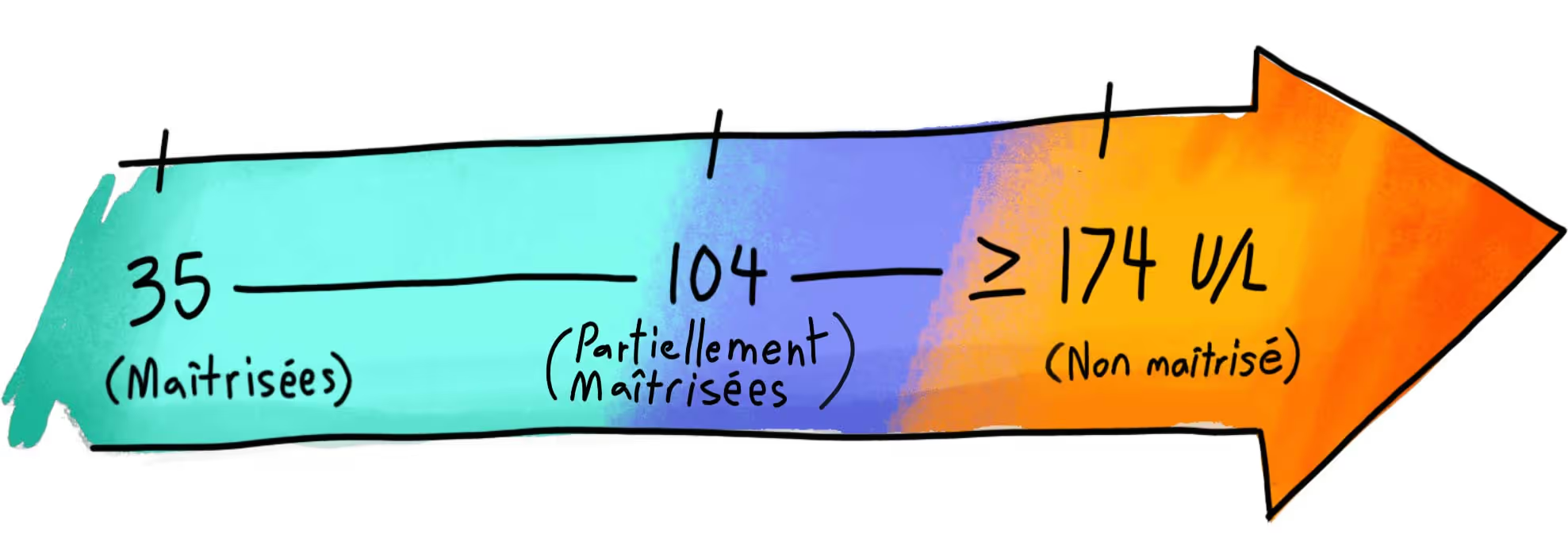
La PAL est une enzyme que nous vérifions pour nous assurer que les canaux biliaires fonctionnent et que la CBP est maîtrisée. Chez les personnes atteintes de CBP, des taux élevés de PAL signifient généralement qu’il y a une inflammation soutenue et des dommages aux canaux biliaires dans le foie, ce qui entraîne une accumulation de bile toxique dans celui-ci. Avec un traitement efficace, nous visons une diminution des taux de PAL par rapport à la valeur de base, et cherchons idéalement à rester en deçà de 200 UI/L. C’est le signe d’une bonne réponse au traitement et d’un risque beaucoup plus faible de cicatrisation du foie (fibrose), de cirrhose et de greffe.
Au début du traitement, je recommande généralement de vérifier les taux de PAL tous les trois mois pour s’assurer que nous sommes dans la bonne direction. Si les chiffres sont toujours positifs, on peut réduire la fréquence des tests à environ deux fois par année.
Si votre taux de PAL ne s’améliore pas et demeure élevé, c’est que le traitement actuel ne maîtrise pas suffisamment la CBP. Cela signifie également qu’il y a une inflammation permanente des canaux biliaires du foie, ce qui peut provoquer de la cicatrisation et augmenter le risque de cirrhose et de complications liées à la cirrhose.
La chose la plus importante que vous puissiez faire est de rester en contact étroit avec votre spécialiste pour vous assurer que votre CBP est bien prise en charge. Un mode de vie sain peut aussi faire une grande différence : une alimentation équilibrée (peu de gras et de sucre, beaucoup de fruits et de légumes), une activité physique régulière, une consommation d’alcool limitée, l’absence de tabagisme et des vaccins à jour (comme ceux contre l’hépatite A et l’hépatite B) sont autant de facteurs favorables à la santé du foie.
Je déconseille généralement les « détox » et les compléments alimentaires pour le foie, car ils peuvent potentiellement faire plus de mal que de bien. La prise de multivitamines est sans danger, d’autant plus que les personnes atteintes de CBP ont tendance à manquer de vitamines liposolubles (A, D, E et K). Je recommande généralement de vérifier ces niveaux et de les compléter si nécessaire. La vitamine D, en particulier, est souvent bénéfique, notamment pour les personnes qui ne consomment pas beaucoup de produits laitiers et pour celles qui vivent en Amérique du Nord, où il y a moins de soleil, ainsi que pour les femmes de plus de 50 ans, qui présentent un risque accru d’ostéoporose.
Il s’agit là de préoccupations normales, mais si la CBP est diagnostiquée rapidement, traitée tôt et surveillée de manière adéquate, la réponse est non. Nous ne nous attendons pas à ce que les patients développent une cirrhose, aient besoin d’une greffe ou aient une espérance de vie plus courte si leur maladie est bien prise en charge. Cela dit, pour réduire ces risques, il est très important de ne pas manquer vos analyses de sang et vos rendez-vous de suivi, même si vous répondez bien au traitement initialement.
Oui. La CBP étant une maladie auto-immune chronique sans remède connu, un traitement à long terme est essentiel. La cessation du traitement peut faire grimper le taux d’enzymes hépatiques à nouveau, ce qui peut conduire à une inflammation et à des dommages persistants. Il est très important que les patients atteints de CBP prennent leurs médicaments tous les jours, qu’ils aient un mode de vie saine et qu’ils ne manquent aucun rendez-vous de suivi afin de maîtriser la maladie et réduire le risque de complications comme la cirrhose. Les examens réguliers sont particulièrement importants, puisqu’il n’y a pas de corrélation entre les symptômes et le contrôle de la maladie.
La CBP est polygénique, ce qui signifie que plusieurs gènes contribuent à son développement, les facteurs environnementaux et les choix de mode de vie jouant probablement aussi un rôle dans le déclenchement ou l’évolution de la maladie. Étant donné que d’autres membres de la famille peuvent avoir des prédispositions génétiques, il est bon de les informer de votre maladie afin qu’ils demandent un suivi des facteurs de risque potentiels, par exemple par une analyse des enzymes hépatiques dans le sang, lors de leur prochain examen médical annuel. Ce point est tout particulièrement important si vous avez une fille ou une sœur, car la CBP est une maladie qui touche surtout les femmes.

